Wie eine Reform das Land umbauen soll – und warum kleine Kliniken daran zerbrechen
An einem gewöhnlichen Vormittag beherrscht in den vielen kleinen Städten und Dörfern mitten in Deutschland der Alltag das Leben: ein Kind, das vom Fahrrad stürzt, eine ältere Frau, die plötzlich Brustschmerzen hat, ein junger Mann mit einer tiefen Schnittwunde. Jahrzehntelang gab es für solche Notfälle eine einfache Antwort: „Fahr in das Krankenhaus im Ort.“ Doch diese Selbstverständlichkeit bröckelt – sichtbar, hörbar, spürbar.
Deutschland steckt mitten in der größten Krankenhausreform seit Jahrzehnten: dem Krankenhausversorgungsverbesserungsgesetz, kurz KHVVG. Der Name klingt nach einer freundlichen Modernisierung. Doch für viele Kliniken, vor allem kleinere Häuser auf dem Land, fühlt sich die Reform nicht wie eine Stärkung an, sondern wie ein letzter Stich in eine ohnehin schon tief sitzende wirtschaftliche Wunde.
Was eigentlich zur „Verbesserung der Versorgung“ gedacht war, sorgt an vielen Orten für das Gegenteil: Unsicherheit, Personalabwanderung, Abbau von Abteilungen, Umwandlung ganzer Häuser – und in dramatisch vielen Fällen die vollständige Schließung regionaler Krankenhäuser.
Woher kommt das? Was wollte der Gesetzgeber – und was ist tatsächlich passiert?
Was das Krankenhausversorgungsverbesserungsgesetz eigentlich vorsieht
Das Krankenhausversorgungsverbesserungsgesetz ist seit 1. Januar 2025 in Kraft und bildet den gesetzlichen Rahmen für die Umgestaltung des Krankenhauswesens bis zum Jahr 2029. Die große Idee dahinter lautet: bessere Qualität, weniger wirtschaftliche Zwänge, mehr Transparenz, klarere Strukturen.
Infobox: Kernpunkte des Krankenhausversorgungsverbesserungsgesetzes (KHVVG)
- Seit 1. Januar 2025 in Kraft, Grundlage der Krankenhausumgestaltung bis 2029.
- Ziel: bessere Qualität, weniger wirtschaftlicher Druck, mehr Transparenz und klarere Strukturen.
- Abkehr von reiner Finanzierung über Fallpauschalen → Einführung fester Vorhaltepauschalen für dauerhaft vorgehaltene Strukturen.
- Neue Leistungsgruppen bestimmen, welche medizinischen Leistungen ein Krankenhaus anbieten darf – mit strengen Mindestanforderungen.
- Einteilung der Kliniken in Versorgungsstufen (Level 1–3) mit unterschiedlichen erlaubten Leistungsumfängen.
- Einführung sektorenübergreifender Versorgungseinrichtungen für mehr ambulante Behandlungen ohne vollwertiges Krankenhaus.
- Transformationsfonds (50 Mrd. € ab 2026) soll Umbau, Strukturänderungen und Schließungen finanzieren – Geld fließt jedoch spät.
- Reform trifft auf ein wirtschaftlich vorbelastetes System, wodurch die Wirkung häufig vom Ziel abweicht.
Um dieses Ziel zu erreichen, verändert das Gesetz gleich mehrere Kernbereiche des deutschen Krankenhausystems. Ein bisher mächtiger Faktor war die Finanzierung über sogenannte „Fallpauschalen“. Das bedeutet, Krankenhäuser werden pro Behandlungsfall bezahlt – unabhängig davon, wie aufwendig oder teuer der Einzelfall ist. Dieses System hat über Jahre den Druck erzeugt, möglichst viele Patienten zu behandeln, um wirtschaftlich zu überleben. Das KHVVG soll diese Mechanik aufweichen. Ein größerer Anteil des Geldes soll künftig unabhängig von der Zahl der behandelten Patienten ausgezahlt werden – als sogenannte „Vorhaltepauschalen“. Diese Pauschalen sind ein fester Geldbetrag, den Kliniken dafür erhalten sollen, dass sie bestimmte Abteilungen und Notfallstrukturen rund um die Uhr bereitstellen, auch wenn dort zeitweise wenig los ist. Damit soll der ökonomische Druck sinken.
Gleichzeitig führt das Gesetz ein System ein, das Krankenhäuser in sogenannte „Leistungsgruppen“ einordnet. Jede Leistungsgruppe definiert, welche medizinischen Leistungen ein Krankenhaus anbieten darf. Um eine solche Gruppe zu behalten, müssen klare Anforderungen erfüllt werden: etwa eine bestimmte Anzahl von Fällen pro Jahr, damit genug Erfahrung vorhanden ist, bestimmte Geräte, bestimmte Qualifikationen oder andere medizinische Fachbereiche in unmittelbarer Nähe. Wer diese Vorgaben nicht erfüllt, verliert die Berechtigung, diesen Bereich weiterzuführen – und damit auch die Einnahmen.
Hinzu kommt die Einteilung der Kliniken in verschiedene „Versorgungsstufen“, häufig auch als „Level“ bezeichnet. Level-1-Häuser sind kleine Grundversorger, die nur die Basisversorgung bereitstellen. Level-2 und Level-3-Kliniken bieten zunehmend spezialisierte Leistungen an – von komplizierten Operationen bis zur Maximalversorgung. Das Gesetz legt fest, welche Leistungen auf welcher Stufe erbracht werden dürfen. Für viele kleine Kliniken bedeutet das, dass ihnen bestimmte Bereiche nicht mehr erlaubt sind.
Die Reform enthält außerdem den Plan, neue Arten von Einrichtungen zu schaffen, die zwischen klassischem Krankenhaus und Arztpraxis liegen: sogenannte „sektorenübergreifende Versorgungseinrichtungen“. Diese sollen viele Behandlungen ambulant durchführen, ohne dass ein volles Krankenhaus mit Notaufnahme und stationären Betten nötig sind.
Schließlich wird ein großer „Krankenhaustransformationsfonds“ geschaffen. Dieser Fonds soll ab 2026 mit bis zu 50 Milliarden Euro Kliniken beim Umbau helfen – etwa, wenn ein Standort geschlossen oder in eine andere Form umgewandelt werden soll. Das klingt nach einer gewaltigen Summe, liefert aber erst in einigen Jahren Geld, während die meisten Kliniken bereits heute massive wirtschaftliche Probleme haben.
All diese Elemente zusammengenommen schaffen ein System, das theoretisch Qualität, Effizienz und Struktur verbessern soll. Doch in der Praxis stoßen diese Ideen auf eine Branche, die schon vorher schwer angeschlagen war – und dort entwickelt die Reform oft eine völlig andere Wirkung.
Warum plötzlich ein zweites Gesetz nötig wurde – das KHAG
Als der Gesetzgeber merkte, wie hart das KHVVG in der Praxis einschlägt, entstand das Krankenhausreformanpassungsgesetz – kurz KHAG. Es ist eine Art Reparaturgesetz. Offiziell soll es „Feinjustierungen“ vornehmen, damit die Reform tatsächlich funktioniert. In Wahrheit ist das KHAG ein Versuch, eine Reform abzufedern, die vielen Kliniken schon beim Start den Boden unter den Füßen weggezogen hat.
Das KHAG entsteht vor einem einfachen Hintergrund: Viele Kliniken kämpften mit hohen Energiepreisen, Personalmangel, steigenden Sachkosten und sinkenden Fallzahlen. Das KHVVG setzte nun zusätzliche Hürden und Fristen oben drauf – exakt in dem Moment, als die wirtschaftliche Lage so schlecht war wie selten zuvor. Das KHAG soll nun dafür sorgen, dass einige dieser neuen Hürden nicht zur K.o.-Falle werden.
Für Laien lässt sich das KHAG am besten mit einem Bild erklären: Man stelle sich vor, jemand baut das Fundament eines Hauses um, während das Gebäude bereits große Risse hat und an mehreren Stellen einsturzgefährdet ist. Das KHAG versucht nun, das Tempo der Baustelle zu drosseln, tragende Balken vorübergehend abzustützen und einzelne Bauvorschriften flexibler zu machen.
Das Gesetz bringt deshalb mehrere Korrekturen:
Es lockert die strengen Qualitätsanforderungen der Leistungsgruppen, indem es Ländern ermöglicht, Ausnahmen zu gewähren oder Kooperationen zwischen Kliniken zu erleichtern. Manche Mindestmengen sollen später greifen oder sanfter eingeführt werden. Kliniken bekommen mehr Zeit, bestimmte Strukturen aufzubauen. Und insbesondere ländliche Häuser sollen nicht mehr sofort ihre Leistungsgruppen verlieren, nur weil sie während des Übergangs nicht alle Kriterien erfüllen.
Auch bei der Finanzierung greift das KHAG ein. Der Transformationsfonds, der das Herzstück des Umbaus darstellt, soll flexibler werden. Statt starrer Kriterien soll er leichter zugänglich sein, damit Kliniken überhaupt eine Chance haben, Umbauten zu realisieren. Die Finanzierung über ein Bund–Länder–Modell wird neu sortiert, weil mehrere Länder befürchten, die geplante Reformbelastung nicht stemmen zu können.
Gleichzeitig erkennt das KHAG an, dass die Übergangsfristen des ursprünglichen Gesetzes für viele Kliniken unrealistisch waren. Manche Vorgaben – etwa bei der Zuweisung der Leistungsgruppen, der Personalausstattung oder der technischen Anforderungen – sind unter Normalbedingungen schon anspruchsvoll. In einer Branche, die von Personalmangel und Dauerkrisen geprägt ist, waren sie schlicht unmachbar. Das KHAG versucht nun, die Zeitachse zu entzerren.
Doch das KHAG hat auch eine zweite Seite. Viele Experten warnen, dass die Flexibilisierung von Qualitätsstandards und die zunehmenden Ausnahmen die ursprüngliche Reform verwässern. Was als bundesweit einheitliches Qualitätsniveau gedacht war, droht durch Ausnahmeregelungen zu einer „Kliniklandschaft nach Bundeslandbefindlichkeit“ zu werden. Entscheiden Länder und Kommunen selbst, wo sie welche Standards aufweichen, entsteht eher ein Flickenteppich als ein stabiles, durchschaubares System.
Der Ist-Zustand: Wie die Realität in den Kliniken aussieht
Ob KHVVG oder KHAG – die Gesetzeslage trifft auf eine Branche am Limit. Ärzteverbände, Krankenhausgesellschaften, Landräte und Pflegeverbände warnen seit Monaten, dass die Reform zwar richtig gedachte Ziele hat, aber völlig am Zustand der Kliniken vorbeiplant.
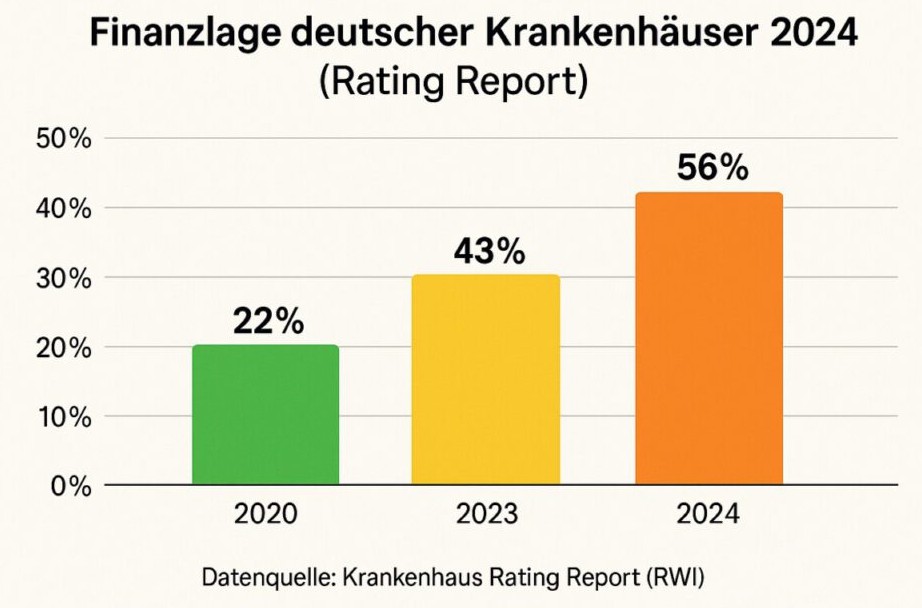
Die Realität ist brutal: Fast 80 Prozent der Kliniken erwarten Defizite. Energiepreise, Tarifsteigerungen und Inflation belasten die Budgets. Gleichzeitig steigen die Anforderungen. Viele Häuser mussten noch während der Reform Personal entlassen oder Abteilungen schließen. Andere verlieren ihre Leistungsgruppen, weil sie die geforderten Mindestmengen nicht erreichen. Wieder andere werden zu ambulanten Zentren umgewandelt, verlieren ihre Notaufnahme und damit ihren Kern.
Vor allem der ländliche Raum steht „unter Vollstress“. Offiziell sollen diese Regionen besonders geschützt werden. In der Praxis aber schaffen strenge Vorgaben und wirtschaftlicher Druck eine Situation, in der genau diese Häuser als Erste fallen.
Die Vorhaltepauschalen, die eigentlich Druck wegnehmen sollen, greifen bisher nur teilweise und in manchen Fällen gar nicht. Denn sie sind kompliziert ausgestaltet und decken in vielen Fällen nicht die Kosten ab, die ein Krankenhaus tatsächlich hat. Gleichzeitig bleibt das alte System der Fallpauschalen bestehen – und mit ihm viele ökonomische Zwänge.
Die Leistungsgruppen, die eigentlich für mehr Transparenz sorgen sollen, führen vielerorts zu existenziellen Bedrohungen. Kleine Häuser können die Anforderungen oft nicht erfüllen, weil ihnen zum Beispiel bestimmte Geräte fehlen oder weil sie nicht genug Patienten im Jahr behandeln, um die vorgegebene Mindestzahl zu erreichen. Sobald eine Leistungsgruppe wegfällt, brechen einem Standort jedoch oft wichtige Einnahmen weg – häufig solche, die bisher das wirtschaftliche Gleichgewicht gesichert haben.
Die Einteilung in Versorgungsstufen verschärft diesen Prozess. Denn kleine Kliniken werden so auf bestimmte Bereiche festgelegt und verlieren die Möglichkeit, andere Leistungen zu erbringen, die ihnen bislang entscheidende Einnahmen beschert haben.
Viele Kliniken beklagen zudem eine gewaltige Zunahme an Bürokratie. Ärztekammern berichten von einem „Berg an Dokumentationspflichten“, der Pflegekräfte und Ärzte von ihrer eigentlichen Aufgabe abhält.
Für ländliche Regionen ergibt sich ein besonders brisantes Bild. Offiziell verspricht die Reform, dass ländliche Gebiete nicht abgehängt werden sollen. Doch weil die Vorgaben so streng sind, geraten gerade ländliche Krankenhäuser unter zusätzlichen Druck. Sie verlieren Abteilungen, müssen Strukturen abbauen oder können bestimmte Anforderungen nicht erfüllen. Manche werden zu ambulanten Zentren umgewandelt – ohne Notaufnahme, ohne stationäre Betten, ohne die Sicherheit, die Menschen jahrzehntelang kannten.
Die Krise war schon da – die Reform beschleunigt sie
Bevor das Krankenhausversorgungsverbesserungsgesetz überhaupt in Kraft trat, befand sich das deutsche Krankenhauswesen in einer tiefen Krise. Seit 2022 ziehen sich Insolvenzen wie ein roter Faden durch die Klinikkarte der Bundesrepublik. Dutzende Standorte haben ihren Betrieb eingestellt oder drastisch reduziert. Ganze Regionen haben wichtige Leistungen verloren.
Der Transformationsfonds, der ab 2026 helfen soll, kommt für viele zu spät. Bereits jetzt stehen Kliniken kurz vor dem Aus oder sind bereits insolvent. Die Reform ändert daran nichts – sie strukturiert die Krise nur neu.
Fallbeispiel 1: Das Klinikum Mittelmosel in Zell
An der Mosel, in der kleinen Stadt Zell, stand jahrzehntelang das Klinikum Mittelmosel. Dieses Haus war ein klassisches ländliches Krankenhaus der Grund- und Regelversorgung. Für die Region war es unverzichtbar: für Touristen, für ältere Menschen, für Bewohner der umliegenden Orte, für Unfälle auf den kurvigen Moselstraßen.

Obwohl es öffentlich sogar als „ländliches Krankenhaus mit Sicherstellungszuschlag“ galt – eine Kategorie, die eigentlich besonders geschützt sein soll –, schloss der Standort 2025 endgültig. Die Gründe, die der Träger nannte, klangen wie ein Echo vieler deutscher Kliniken: zu hohe Kosten, zu wenige Fälle, kaum wirtschaftlicher Spielraum. Die Zukunft solle ambulant sein, hieß es, und viele Leistungen könnten auch an größeren Standorten erbracht werden.
Bürger und Ärzte vor Ort sahen das völlig anders. Für sie war die Schließung ein „Kahlschlag der Daseinsvorsorge“. Sie klagten sogar gegen den Beschluss, weil sie die Notfallversorgung in der Region als gefährdet ansehen. Der Zusammenhang mit dem Krankenhausversorgungsverbesserungsgesetz ist hier nicht direkt ursächlich, aber unverkennbar: Die neuen Vorgaben wären für das kleine Haus kaum zu erfüllen gewesen. Gleichzeitig bot die Reform kein Schutznetz, um eine Krankenhauslandschaft wie die an der Mosel langfristig zu sichern.
Fallbeispiel 2: Krankenhaus Mainburg – die Hallertau kämpft
In Mainburg, mitten in der Hopfenregion Hallertau, versorgt das örtliche Krankenhaus über 40.000 Menschen. Doch auch dieser Standort steht vor einem massiven Umbau. Politische Berichte und Erklärungen des Landkreises zeigen, dass das Krankenhaus aufgrund der Reformvorgaben nicht in seiner bisherigen Form bestehen kann.
Bürgerinnen und Bürger haben eine Initiative gegründet, die genau das verhindern soll. Sie warnen lautstark, dass Mainburg „Opfer der Krankenhausreform“ werde. In Erklärungen ist davon die Rede, dass das Krankenhaus Schritt für Schritt „ausgehöhlt“ werde, indem Fachabteilungen geschlossen werden und damit nach und nach die Grundstrukturen wegfallen. Viele Menschen befürchten, dass die Notaufnahme nur noch eingeschränkt arbeiten kann oder ganz entfällt.

Die Politik wiederum sagt, dass die Anforderungen der Reform schlicht nicht erfüllbar seien und man deshalb das Haus umbauen müsse. Die Debatte ist bis in die bayerische Staatsregierung gelangt – mit dem Ergebnis, dass die Zukunft des Krankenhauses weiter in der Schwebe hängt.
Die bundesweite Insolvenz-Welle
Neben diesen konkreten Beispielen gibt es zahlreiche weitere Fälle: das Johanniter-Krankenhaus Geesthacht in Schleswig-Holstein, das 2024 Insolvenz anmeldete; die Helios-Klinik Schkeuditz in Sachsen, die geschlossen wurde; kleinere Diakoniewerke und Stadtteilkrankenhäuser etwa in München, die ihren Betrieb einstellen mussten.

All diese Fälle zeigen den gleichen Trend: Kleine Häuser haben kaum eine Chance. Die wirtschaftliche Lage ist schon ohne Reform schwierig gewesen. Mit der Reform wird sie an vielen Orten unhaltbar.
Warum viele die Reform als „Klinikenkiller“ bezeichnen
Die Idee der Reform mag gut gemeint sein. Doch sie kommt zur falschen Zeit, mit zu wenig Geld, zu vielen Vorgaben und zu wenig Rücksicht auf die Ausgangslage. Während die großen Ziele auf dem Papier glänzen, ringen in den Regionen reale Menschen um ihre Versorgung.
Was für Ministerien nach Struktur klingt, bedeutet für Gemeinden Verlust von Sicherheit, Verlust von Nähe, Verlust eines zentralen Teils regionaler Identität. Für viele ist das Gesetz deshalb kein Weg in die Zukunft, sondern ein Katalysator für ein Kliniksterben, das längst begonnen hat. Dass daran das Nachbesserungsgesetz noch etwas ändern wird, bleibt bestenfalls eine vage Hoffnung.

Was auf dem Spiel steht
Für Bürgerinnen und Bürger bedeutet das alles, dass vertraute Sicherheiten verschwinden. Das Krankenhaus, das man seit Jahrzehnten kennt, wird umgebaut, herabgestuft oder ganz geschlossen. Personal wandert ab, sobald Unsicherheit herrscht, was den Prozess weiter beschleunigt. Viele Menschen stellen erstmals fest, wie engmaschig die Krankenhauslandschaft früher war – und wie abhängig die Versorgung von schnellen Wegen, gut abgestimmten Strukturen und einer funktionierenden Notaufnahme ist.
Es geht längst nicht nur um Wirtschaftlichkeit oder Struktur – es geht um ein Gefühl von Sicherheit, das ein Grundpfeiler jeder Gesellschaft ist.
Die deutsche Krankenhauslandschaft steht deshalb an einem Wendepunkt. Wenn das Land nicht bereit ist, zusätzliche kurzfristige finanzielle Hilfen bereitzustellen, flexiblere Ausnahmen für ländliche Regionen zu schaffen und eine offene Debatte darüber zu führen, wie viele Kliniken wir tatsächlich benötigen und wo sie stehen sollen, wird die Reform weiter dazu führen, dass kleine Häuser verschwinden.
Viele der betroffenen Gemeinden spüren diese Entwicklungen bereits jetzt – und für sie trägt das Gesetz (gerade auch das Verbesserungsgesetz zum Verbesserungsgesetz) das eigentlich helfen sollte, einen bitteren Beigeschmack.
So hätte eine echte Rettungsreform ausgesehen
Eine Reform, die diesen Namen verdient, hätte zuerst anerkennen müssen, dass man kein ohnehin schon angeschlagenes System umbauen kann, ohne es vorher zu stabilisieren. Fachleute aus Krankenhausgesellschaften, Gewerkschaften und Wissenschaft fordern seit Jahren eine Art „Notfallgesetz“, also eine kurzfristige gesetzliche Absicherung, die Krankenhäuser für mehrere Jahre finanziell stabilisiert, bevor neue Strukturen greifen. Gemeint ist kein symbolischer Zuschlag, sondern eine verlässliche Finanzierung aller unvermeidbaren Mehrkosten wie Energie, Tarifsteigerungen und medizinische Sachkosten sowie ein Ausgleich dafür, dass viele Häuser aufgrund stärkerer ambulanter Versorgung weniger stationäre Fälle behandeln. Eine wirksame Reform hätte daher mit einem klaren Stabilisierungsfonds beginnen müssen, der garantiert, dass bedarfsnotwendige Krankenhäuser – also jene, die für die regionale Versorgung wirklich gebraucht werden – ihre laufenden Kosten in den kommenden Jahren sicher decken können. Gewerkschaften und Klinikverbände verlangen genau das: gezielte Überbrückungsfinanzierungen, damit nicht noch mehr Standorte „kalt“ schließen müssen, bevor die neue Struktur überhaupt steht. Für viele Gesundheitsökonomen wäre dies der einzige realistische erste Schritt gewesen: erst ein kurzfristiges, unbürokratisches Stützgerüst, dann die große Strukturreform.

Parallel dazu hätte eine gute Reform die Finanzierung grundlegend neu ordnen müssen – und zwar so, dass Kliniken nicht mehr gezwungen sind, möglichst viele Fälle zu erzeugen, nur um wirtschaftlich zu überleben. Eine bessere Reform hätte den Anteil der festen Grundfinanzierung deutlich höher angesetzt, als es heute der Fall ist, und ihn einfacher gestaltet: Krankenhäuser hätten einen stabilen Betrag für das erhalten, was sie dauerhaft bereitstellen müssen, etwa Notaufnahme, Intensivmedizin, Geburtsstation oder innere Medizin, und nicht fast ausschließlich für abrechenbare Einzelleistungen. Die umstrittenen Fallpauschalen wären nicht nur technisch angepasst, sondern dort zurückgedrängt worden, wo sie nachweislich falsche Anreize setzen. Gleichzeitig hätten die neuen Qualitätsvorgaben so gestaltet sein müssen, dass sie realistisch erfüllbar sind und ländliche Häuser nicht automatisch benachteiligen. Alternative Reformvorschläge aus der Wissenschaft machen seit Jahren deutlich, dass Liquiditätssicherung, Kapazitätssteuerung und Strukturumbau nur dann funktionieren, wenn sie aufeinander abgestimmt sind – statt gleichzeitig an allen Stellschrauben zu drehen und die Kliniken damit zu überfordern.
In einer solchen Reform wären kleine Krankenhäuser nicht das Abfallprodukt einer systemischen Neuordnung gewesen, sondern ausdrücklich geschützt. Für den ländlichen Raum hätte man verbindliche Kriterien festlegen müssen, die über reine Zahlen hinausgehen: maximale Fahrzeiten zur nächsten Notaufnahme, eine garantierte Grundversorgung mit innerer Medizin und Chirurgie, besondere Zuschläge für Regionen mit alternder Bevölkerung oder schlechter Erreichbarkeit. Wissenschaftliche Gremien weisen seit Jahren darauf hin, dass ein Gesundheitssystem nicht ausschließlich nach betriebswirtschaftlichen Maßstäben funktionieren kann, sondern am Patientenwohl und an der regionalen Realität ausgerichtet sein muss. Eine sinnvolle Krankenhausreform hätte diese Perspektive an den Anfang gestellt und die ländliche Daseinsvorsorge als eigenes Schutzziel im Gesetz verankert.
Zuletzt hätte eine gute Reform Bürokratie abgebaut, statt neue Aktenberge zu schaffen. Die Deutsche Krankenhausgesellschaft warnt seit langem davor, dass die heutigen Dokumentationspflichten und Prüfroutinen einer der größten Zeitfresser im System sind. Eine bessere Reform hätte genau dort angesetzt: weniger Berichtspflichten, vereinfachte Regeln für die Zuordnung medizinischer Leistungen, digitale Standards, die automatisch statt manuell erfassen, und ein klarer Vorrang für medizinische Zeit vor Verwaltungszeit. Auch der Transformationsfonds hätte anders ausgestaltet sein müssen – nicht als politisch umstrittener Topf, der erst Jahre später Geld ausschüttet, sondern als gemeinsamer, zuverlässig gespeister Fonds von Bund und Ländern, der sowohl Umbaukosten als auch Übergangsphasen finanziell abfedert.
Kurz gesagt: Die Reform, die die Krankenhäuser jetzt bräuchten, wäre eine, die zuerst die Wunde versorgt und dann operiert. Sie würde die bestehenden Häuser kurzfristig stabilisieren, ihnen realistisch erfüllbare Qualitätsvorgaben geben, ländliche Regionen ausdrücklich schützen, die Finanzierung vom reinen Mengenanreiz lösen und die überbordende Bürokratie abbauen. Hätte man diesen Weg gewählt, stünde das Krankenhausversorgungsverbesserungsgesetz heute nicht als möglicher Klinikenkiller, sondern als glaubwürdiger Rettungsversuch da, der das Land auf einen Umbau vorbereitet, ohne unterwegs seine wichtigste Ressource zu verlieren: die Krankenhäuser, die überhaupt noch da sind.
Quellenliste
1. Offizielle Gesetzestexte & Regierungsdokumente zum KHVVG
- Bundesministerium für Gesundheit (BMG) – Informationsseite
„Krankenhausversorgungsverbesserungsgesetz (KHVVG)“
https://www.bundesgesundheitsministerium.de/service/gesetze-und-verordnungen/detail/krankenhausversorgungsverbesserungsgesetz-khvvg.html - Bundesministerium für Gesundheit (BMG) – Schwerpunktseite Krankenhausreform
„Schwerpunkt Krankenhausreform“ (inkl. Überblick zu KHVVG, Leistungsgruppen, Transformationsfonds)
https://www.bundesgesundheitsministerium.de/krankenhausreform-info/ - Bundeskabinett – Pressemitteilung zur Krankenhausreform
„Krankenhausreform passiert den Bundesrat / Bundeskabinett beschließt Krankenhausreform“
https://www.bundesgesundheitsministerium.de/presse/pressemitteilungen/krankenhausreform-kabinett-pm-15-05-24.html - Bundesgesetzblatt (BGBl. I 2024 Nr. 400)
„Gesetz zur Verbesserung der Versorgungsqualität im Krankenhaus und zur Reform der Vergütungsstrukturen (Krankenhausversorgungsverbesserungsgesetz – KHVVG)“
Übersicht: https://www.recht.bund.de/bgbl/1/2024/400/VO.html
Regelungstext (PDF): https://www.recht.bund.de/bgbl/1/2024/400/regelungstext.pdf - Deutscher Bundestag – DIP-Vorgang
„Gesetz zur Verbesserung der Versorgungsqualität im Krankenhaus und zur Reform der Vergütungsstrukturen (KHVVG)“
https://dip.bundestag.de/vorgang/gesetz-zur-verbesserung-der-versorgungsqualit%C3%A4t-im-krankenhaus-und-zur-reform/312313 - AOK – Fachinformation
„Krankenhausversorgungsverbesserungsgesetz (KHVVG)“ – Überblick zu Planung, Finanzierung, Vergütung
https://www.aok.de/gp/qualitaet/stationaere-versorgung/krankenhausversorgungsverbesserungsgesetz - DocCheck Flexikon
„Krankenhausversorgungsverbesserungsgesetz (KHVVG)“ – medizinrechtliche Kurzdefinition
https://flexikon.doccheck.com/de/Krankenhausversorgungsverbesserungsgesetz
2. Regierungskommission & wissenschaftliche Expertisen
- Regierungskommission für eine moderne und bedarfsgerechte Krankenhausversorgung
Zweite Stellungnahme / Bericht 2022 (PDF)
https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/K/Krankenhausreform/BMG_REGKOM_Bericht_II_2022.pdf - Regierungskommission – Zielbild 2035
„Krankenhausversorgung in Deutschland 2035: Zielbild der Regierungskommission“ (PDF, 2025)
https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/K/Krankenhausreform/BMG_Regierungskommission_14te_Krankenhaus_2035.pdf - Observer Gesundheit
„Was ist eigentlich eine Regierungskommission?“
https://observer-gesundheit.de/was-ist-eigentlich-eine-regierungskommission/ - Nationale Akademie der Wissenschaften Leopoldina
Ad-hoc-Stellungnahme „Die Krankenhausreform für eine wissenschaftlich fundierte Gesundheitsversorgung nutzen“ (2023)
https://www.leopoldina.org/publikationen/detailansicht/publication/die-krankenhausreform-fuer-eine-wissenschaftlich-fundierte-gesundheitsversorgung-nutzen-2023/ - Leopoldina – Pressemitteilung zur Krankenhausreform
„Krankenhausreform: Leopoldina empfiehlt Stärkung der wissenschaftlich fundierten Gesundheitsversorgung“
https://www.leopoldina.org/presse-1/pressemitteilungen/pressemitteilung/press/2968/ - Bierbaum T. et al. (Bundesgesundheitsblatt)
Fachartikel zur Stellungnahme der Leopoldina (Open Access)
https://pmc.ncbi.nlm.nih.gov/articles/PMC11248441/
3. Stellungnahmen von Ärzteschaft, Krankenhausgesellschaft & Kassen
- Bundesärztekammer (BÄK) – Stellungnahme zum Referentenentwurf KHVVG
„Stellungnahme der Bundesärztekammer zum Entwurf eines Gesetzes zur Verbesserung der Versorgungsqualität im Krankenhaus und zur Reform der Vergütungsstrukturen (KHVVG), 30.04.2024“ (PDF)
https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Politik/Stellungnahmen/KHVVG_RefE_SN_BAEK_30042024_final.pdf - Bundesärztekammer (BÄK) – Stellungnahme zum Regierungsentwurf KHVVG
„Stellungnahme der Bundesärztekammer zum Krankenhausversorgungsverbesserungsgesetz – KHVVG, 23.09.2024“ (PDF)
https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Politik/Stellungnahmen/Krankenhausversorgungsverbesserungsgesetz_GE_SN_BAEK_23092024_final.pdf - Bundesärztekammer (BÄK) – Stellungnahme an den Bundestag
„Stellungnahme der Bundesärztekammer zum KHVVG“ (PDF, 24.09.2024)
https://www.bundestag.de/resource/blob/1020292/20_14_0220-32-_BAeK_KHVVG.pdf - Bundesärztekammer (BÄK) – KHAG / Folgen der Reform
„Stellungnahme zum Krankenhausreformanpassungsgesetz (KHAG), 21.08.2025“ (PDF)
https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Politik/Stellungnahmen/BAEK-SN_Krankenhausreformanpassungsgesetz_KHAG_Stand_21.08.2025.pdf - Deutsche Krankenhausgesellschaft (DKG) – Stellungnahme KHVVG (Mai 2024)
„DKG-Stellungnahme zum Regierungsentwurf eines Gesetzes zur Verbesserung der Versorgungsqualität im Krankenhaus… (KHVVG), 30.05.2024“ (PDF)
https://www.dkgev.de/fileadmin/default/Mediapool/1_DKG/1.3_Politik/Stellungnahmen/2024-05-30_DKG-Stellungnahme_Regierungsentwurf_KHVVG.pdf - Deutsche Krankenhausgesellschaft (DKG) – Stellungnahme KHVVG (Sept. 2024)
„DKG-Stellungnahme zum Regierungsentwurf KHVVG, 25.09.2024“ (PDF)
https://www.dkgev.de/fileadmin/default/Mediapool/1_DKG/1.3_Politik/Stellungnahmen/2024-09-25_DKG-Stellungnahme_Regierungsentwurf_KHVVG.pdf - GKV-Spitzenverband – Stellungnahme KHVVG
„Stellungnahme zum Krankenhausversorgungsverbesserungsgesetz (KHVVG), 18.09.2024“ (PDF)
https://www.gkv-spitzenverband.de/media/dokumente/presse/p_stellungnahmen/2024_09_18_Stellungnahme_GKV-SV_GE_KHVVG.pdf - Zentralinstitut für die kassenärztliche Versorgung (ZI)
„Presse-Statement zur Stellungnahme der Regierungskommission…“ vom 6.12.2022
https://www.zi.de/detailansicht/6-dezember-2022
4. Wirtschaftliche Lage, Verluste & Insolvenzen der Krankenhäuser
- Deutsches Krankenhausinstitut (DKI) / BDPK – Krankenhausbarometer 2023
„Krankenhausbarometer 2023“ (Kurzinfo)
https://www.bdpk.de/service/studien-und-gutachten/krankenhausbarometer-2023 - Deutsches Krankenhausinstitut (DKI) – Krankenhausbarometer 2024
Vollstudie als PDF (Titel: KRANKENHAUS BAROMETER 2024)
https://www.bdpk.de/fileadmin/user_upload/BDPK/Service/Studien/2024/2024-12-27_Anlage_DKI-Krankenhaus-Barometer_2024.pdf - Deutsche Krankenhausgesellschaft (DKG) – Pressemitteilung
„Wirtschaftliche Lage der Krankenhäuser erreicht historischen Tiefpunkt“ (27.12.2024)
https://www.dkgev.de/dkg/presse/details/wirtschaftliche-lage-der-krankenhaeuser-erreicht-historischen-tiefpunkt/ - Roland Berger – Krankenhausstudie 2023
PDF: „Krankenhausstudie 2023“ (Jahresergebnisse, Verluste 2021/2022)
https://content.rolandberger.com/hubfs/07_presse/23_2078_ART_Krankenhausstudie_2023-07_final.pdf - Roland Berger – Krankenhausstudie 2024 / Zusammenfassung
„Roland Berger Krankenhausstudie 2024 zeigt die tiefe Krise der deutschen Kliniken“ (Pressemitteilung, Verband der Privatkliniken Bayern)
https://www.vpka-bayern.de/aktuelles/pressemitteilungen/artikel/roland-berger-krankenhausstudie-2024-zeigt-die-tiefe-krise-der-deutschen-kliniken - MIA / dpa
„Study: Three quarters of German hospitals post losses in 2024“
https://mia.mk/en/story/study-three-quarters-of-german-hospitals-post-losses-in-2024 - MIA – Tag-Seite zum Artikel
Übersicht mit demselben dpa-Text
https://mia.mk/en/tags/%D0%BF%D1%80%D0%BE%D1%84%D0%B8%D1%82 - min.news / iMedia (Artikel mit Bezug auf Roland-Berger-Studie)
„Three-quarters of German hospitals are in deficit“
https://min.news/en/health/abeabbc80d3fe68310cdc577c2292e95.html - Welt (dpa-Auswertung / DKI-Umfrage)
„Krankenhäuser mit wirtschaftlichen Problemen“ (Artikel-ID 255071468)
https://www.welt.de/255071468 - Welt
„Deutschlands sterbende Kliniken“ – Reportage u. a. am Beispiel Wertheim
https://www.welt.de/252066514
5. Prognose: Bis zu 25 % Insolvenzen bis 2030
- Luther Rechtsanwaltsgesellschaft – englische Fassung
„Insolvent hospitals – a risk for the medical supply industry“ (13.09.2024)
https://www.luther-lawfirm.com/en/newsroom/press-releases/detail/insolvent-hospitals-a-risk-for-the-medical-supply-industry - Luther Rechtsanwaltsgesellschaft – deutsche Blogfassung
„Die Krankenhausinsolvenz, ein Risiko für die medizinische Zulieferungsindustrie“ (13.09.2024)
https://www.luther-lawfirm.com/newsroom/blog/detail/die-krankenhausinsolvenz-ein-risiko-fuer-die-medizinische-zulieferungsindustrie - Zeit Online / dpa-Meldung
„Forderung nach effizienter Krankenhausversorgung“ (27.08.2024) – mit Lauterbach-Zitat zu 25 % möglichen Insolvenzen
https://www.zeit.de/news/2024-08/27/forderung-nach-effizienter-krankenhausversorgung - VKD – Geschäftsbericht 2024 (Verband der Krankenhausdirektoren)
Zitat: „ohne seine Reform würde es bis 2030 ein Viertel der Krankenhäuser nicht mehr geben“ (Lauterbach)
https://www.lobbyregister.bundestag.de/media/03/2c/530046/VKD_GB_2024.pdf
6. Weitere Analysen & Hintergrund zur Krankenhausreform
- Leopoldina – Nachrichten-Seite zur Krankenhausreform
Kurzinfo und Verlinkung der Ad-hoc-Stellungnahme
https://www.leopoldina.org/presse-1/nachrichten/krankenhausreform/ - Rosa-Luxemburg-Stiftung
Studie „Mehr Patient – weniger Fallpauschale“ (Argumente 19/2, 2024) – Kritik am Fallpauschalensystem, alternative Vergütungsmodelle
https://www.rosalux.de/fileadmin/rls_uploads/pdfs/Argumente/lux_argu_19-2_mehr-patient_web.pdf - Thüringer Gutachten zur Krankenhausplanung
„Gutachten zur Weiterentwicklung der Krankenhausplanung in Thüringen – Executive Summary“ (2024)
https://www.tmasgff.de/fileadmin/user_upload/Gesundheit/Unser_Krankenhaus_von_morgen/Gutachten_Krankenhausplanung_Thueringen_Executive_Summary.pdf
7. Medienberichte zur aktuellen Reformdebatte
- Welt
Aktueller Artikel zur Kritik an der Bundespolitik und Reformanpassungsgesetz (KHAG), inkl. Hinweis auf KHVVG
https://www.welt.de/article691938f658d2cfb625f5d70c - Welt
„Krankenhausgesellschaft ruft zur Blockade der Krankenhausreform auf“ (Artikel-ID 254048176)
https://www.welt.de/254048176 - Bild
„Jetzt fürchten Ärzte um ihre Praxen“ – Kritik der Kassenärzte an Reform und Transformationsfonds
https://www.bild.de/politik/inland/wegen-lauterbachs-klinik-reform-jetzt-fuerchten-aerzte-um-ihre-praxen-6662fb32563fdf73b6166fb6 - Bild
„Das Klinik-Sterben geht ungehindert weiter“ – politische Auseinandersetzung um Klinikreform
https://www.bild.de/politik/inland/politik-inland/aufstand-gegen-lauterbach-plan-das-klinik-sterben-geht-ungehindert-weiter-87544120.bildMobile.html
Nach 20 Jahren Krieg, Krise und dem großen Ganzen journalistisch in das beschauliche Vogtland gewechselt. Ein Momentesammler und Geschichtenerzähler. Neugierig, nahe an den Menschen und manchmal ein bisschen frech. :) Autorenprofil/Vita
 Klinikenkiller Krankenhausreform (KHVVG & KHAG) – allgemeinverständlich erklärt
Klinikenkiller Krankenhausreform (KHVVG & KHAG) – allgemeinverständlich erklärt
